当院の各種診療メニューをご紹介しています。
問診票、MRI検診前チェック票
あらかじめ以下の問診票(あわせてMRI検査をご希望の場合はMRI検診前チェック票)をプリントアウトのうえ、ご記入したものを持参いただけましたらスムーズに受付が可能です。
問診票 »
頭痛問診票 »
めまい問診票 »
MRI検診前チェック票 »
MRI・MRAにて脳疾患リスクを診断
MRI検査
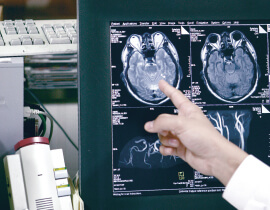
脳内の状態が把握可能です。具体的にはくも膜下出血や脳梗塞、隠れ脳梗塞、隠れ脳出血、脳腫瘍、また認知症の早期診断も可能です。
MRA検査
脳内や首の血管の状態が把握出来ます。くも膜下出血の原因となる脳動脈瘤の有無や脳梗塞の原因となりうる血管の狭まりが診断できます。首のMRAでは頸動脈のプラークや血管の狭窄などが診断できます。
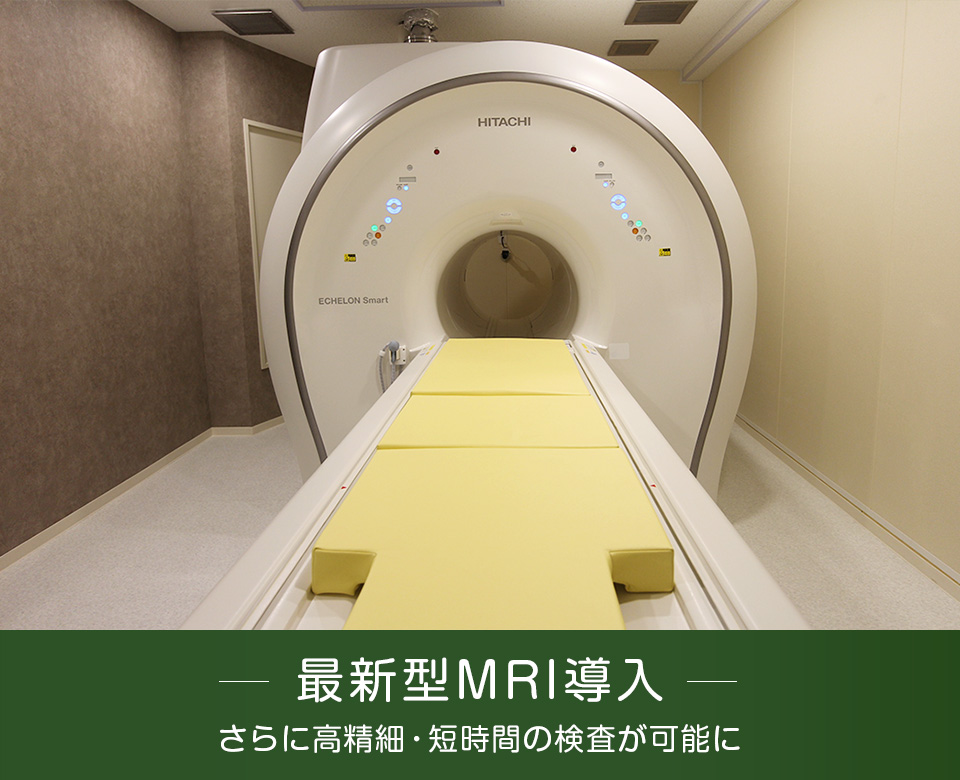
最新型のMRI装置により高精細な画像を短時間で撮影できます
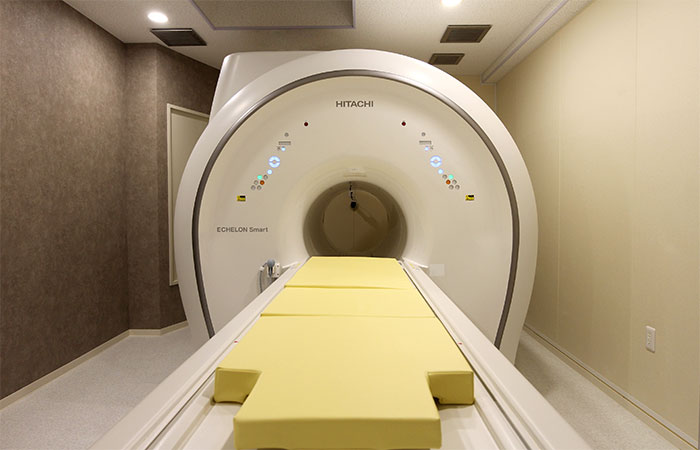 当院では、より精密な検査を、より短時間で患者さまにご提供できるよう、最新型のMRI装置を新たに導入いたしました(2021年1月より運用開始)。
当院では、より精密な検査を、より短時間で患者さまにご提供できるよう、最新型のMRI装置を新たに導入いたしました(2021年1月より運用開始)。
従来型の装置よりも検査時間が約半分に短縮されることとなり、検査自体の時間はもちろん、待ち時間も含めてスムーズに検査を行うことができます。
撮影画像もより高精細となっておりますので、さらに精密な検査が可能となりました。
安心の検査が可能です(閉所が苦手な患者さまもご安心ください)
 患者様には検査台の上で横になっていただくだけで、痛みや副作用もありません。また、エックス線を使用しないので、被爆等の心配もありません。
患者様には検査台の上で横になっていただくだけで、痛みや副作用もありません。また、エックス線を使用しないので、被爆等の心配もありません。
閉所や圧迫感が苦手な患者さま、閉所恐怖症の患者さまには検査時に頭部にかぶせるカバー(ヘッドコイル)の前面を装着せずに検査も可能です。さらに、装置内(筒内)の灯りを付けたままで検査も可能ですので、その点でも安心して検査をお受けいただけます。
また、検査時に装置が発する音の低減も大きな特徴であり、安心してリラックスしながら検査をお受け頂けます。
鎮静剤による眠った状態での検査も可能です
必要に応じて、当院では鎮静剤を使用して、患者さまが眠った状態でのMRI・MRA検査を行うことができます。 鎮静剤は注射薬のほか、お子さま向けにはシロップ剤をご用意しております。
小さなお子さまで検査時の静止状態の維持が難しい場合、鎮静下で検査を行うことで安全に正確な検査を行うことができます。
検査結果も当日中にわかります
原則としてご来院いただいた当日にMRI・MRA検査を行い、検査結果も当日中に説明いたします。特別なご予約の必要や、検査結果が出るまで時間がかかるという事もありませんので、ぜひお気軽にご来院ください。
脳卒中予防外来
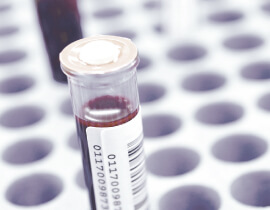
MRI、MRA、頸動脈エコーにて脳および脳や首の動脈の状態を把握し、また血液検査にて危険因子のチェックを行い今後の脳卒中のリスクを判断します。
高脂血症、糖尿病、高血圧、喫煙歴、大量飲酒者、ストレスの多い方、身内に脳卒中になられた方がいらっしゃる方はお気軽にご相談ください。
また血液検査にて現在の食生活がわかる脂肪酸分画検査(EPA・DHA・アラキドン酸・EPA/AA比の測定)が可能で、今後の脳卒中予防のための食生活を指導いたします。
脳卒中とは?
脳にはたくさんの血管が走っていて、酸素や栄養を供給しています。これらの血管が詰まったり、破れて出血したりして起こる病気を脳卒中といいます。下記に説明する脳梗塞や脳内出血などの疾患を総称して「脳卒中」と呼んでいます。脳卒中は三大生活習慣病の一つで、発病すると、死の危険があり、体の麻痺や言語障害、意識障害などの後遺症を残すことが多い疾患です。
脳梗塞
脳梗塞とは、脳血管が詰まってしまう疾患です。脳梗塞を引き起こした部分は酸素と栄養が行き渡らなくなるために脳細胞が壊れてしまいます。以下のような各種の脳梗塞があります。
- ● 無症候性脳梗塞(かくれ脳梗塞)
- 症状としては出ていないものの、脳内にごく微細な血栓が生じたものを言います。将来の脳卒中発症のリスクとなります。MRI検査により、微細な病変を発見することができます。
- ● ラクナ梗塞
- 高血圧などを原因として、脳の細い末梢血管に梗塞ができるものです。ラクナ梗塞も症状を出さないことが多く、MRI検査による早期発見が重要となります。
- ● アテローム血栓性脳梗塞
- 動脈硬化によって頸動脈などの血管壁内部に「アテローム(脂肪のかたまり)」による血栓ができ、血管が詰まってしまうものです。症状は睡眠中から起床時に発症しやすいという特徴があります。
- ● 心原性脳梗塞
- 不整脈の一種である心房細動や心臓弁膜症、心筋梗塞などによって心臓にできた血栓が脳にまで運ばれ、脳の血管を詰まらせるものです。 血栓そのものが大きいことが多く、脳梗塞の範囲が大きくなる傾向があります。
脳内出血
脳内出血とは、脳内部の血管が切れ出血することで生じる疾患です。脳内出血が生じることで脳実質が破壊され神経細胞が死んでしまいます。
- ● 微小脳出血(かくれ脳出血)
- 将来大きな脳内出血のリスクがありますが、MRIにて診断可能です。
- ●くも膜下出血 ●未破裂脳動脈瘤
-
MRAにて診断可能です。存在するとくも膜下出血を起こすリスクがあります。
破裂のリスクが高くない場合には定期的経過観察となります。
脳卒中の予兆の可能性がある主な症状
- 急に生じためまい
- 手足のしびれ
- ろれつが回らない
- ものが二重に見える
- まっすぐに歩けず、歩行が不自由
- 直線が書けない
- 箸が上手に使えなくなった
少しでも気になる症状がありましたら、お気軽に受診ください。脳卒中は発病する前に予測して、発病を防ぐことができる病気です。
EPA/AA比を検査して脳梗塞のリスクをチェック
血液検査(脂肪酸分画検査)によりEPA/AA比を測ることができます。EPA(エイコサペンタエン酸)、AA(アラキドン酸)はともに体に必要な脂肪酸で、どちらも食事などから摂取する必要があります。血液中のこれらの脂肪酸の比「EPA/AA比」が低いと、脳梗塞などの動脈硬化性疾患を引き起こしやすいことが分かっています。検査結果に応じて、EPA/AA比を高めるための食生活指導を行います。
頭痛、めまい外来
命に関わる脳卒中や脳腫瘍をMRI検査にて否定した後に、片頭痛、緊張型頭痛、群発頭痛、内耳性めまいなどの診断を行い適切な処方と必要があればリハビリ治療
(近赤外線治療器、
ウォーターベッド、牽引、マイクロウェーブ等)を行います。
頭痛・めまいはありふれた病気ではありますが、慢性的に続く症状は生活や仕事などにも影響し、生活の質を大きく損ないます。お子様の場合には、学業にも影響します。頭痛・めまいはさまざまな原因で起こり、それぞれ治療法が異なります。まず、患者様どのようなタイプの頭痛・めまいなのかを診断することが重要です。

重心動揺計を使用して、めまいの検査を行います
 重心動揺計とは、めまいやふらつきを数値化できる検査器械です。三角形のボード上に数分間、乗っていただくだけで検査が可能です。
この検査で、平衡障害を客観的にみることができます。
めまいの原因は問診では分かりにくい場合も多くありますが、当院では数値化されたデータをもとに、原因を探り適切な治療プランを立てております。
重心動揺計とは、めまいやふらつきを数値化できる検査器械です。三角形のボード上に数分間、乗っていただくだけで検査が可能です。
この検査で、平衡障害を客観的にみることができます。
めまいの原因は問診では分かりにくい場合も多くありますが、当院では数値化されたデータをもとに、原因を探り適切な治療プランを立てております。
頭痛の種類
- 片頭痛
- 緊張型頭痛
- 群発頭痛
- 後頭神経痛
- 上記の混合した頭痛
めまいの種類
- 良性頭位変換性めまい
- メニエール病
- 前庭神経炎
- 心因性めまい(主に自律神経の乱れより起こる)
片頭痛、群発頭痛について
当院では片頭痛・群発頭痛の重症症例には、イミグラン注射(頭痛発作時に患者様ご自身で注射できる頭痛薬です)を常備していますので、いつでも処方可能です。
- ● 片頭痛の原因について
- 片頭痛の原因はいまだに解明されてはいませんが、最も有力なのが、「三叉神経血管説」です。 脳内にある三叉神経が、何らかの刺激によって様々な神経伝達物質を分泌し、その影響で拡張した血管や、それによって発生した炎症が神経を刺激して痛みが起こるというものです。片頭痛の患者様には、この三叉神経に作用するお薬をお出しすることができます。
- ● 片頭痛の前兆について
-
片頭痛が起こる前の前兆として、視界にかげろうのような空間の揺らぎ、チカチカとしたフラッシュのような光やギザギザした光が現れることがあります。これを「閃輝暗点(せんきあんてん)」と呼びます。場合によっては視野の片側や中心部がまったく見えなくなるケースもあります。多くは15~30分で消失し、続いて頭痛が始まります。片頭痛の代表的な前兆ですので、症状に心当たりがある方はぜひご来院ください。
他にも痛みの起こる2~3時間前にあくび、イライラ、眠気、むくみ、空腹感などが感じられたり、手足のしびれ、手足の力が抜けるなどの症状が起こることもあります。
- ●群発頭痛の症状と原因について
- 群発頭痛は、片頭痛などに比べると認知度が低いですが、非常に強い痛みを生じる頭痛のためしっかりとした治療が必要です。男性に多く見られ、定期的に目の奥あたりを中心に激しい痛みを生じます。原因として、目の後ろを通っている血管が拡張して炎症が起きるためではないかと考えられています。お薬によって症状軽減を図るほか、飲酒や喫煙などの生活習慣を改善することで予防することが可能です。
- ●性行為時頭痛について
- 性行為に伴う頭痛は、性的興奮時や性交後に生じ、オルガズムで急に強くなるなどの特徴もあります。女性よりも男性に多く、原因は性行為による血圧の上昇、オルガズム時の後頭部における拍動増加が考えられます。また、無理な姿勢で、頭や首の筋肉を過度に緊張させることも原因となり得ます。ほとんどが良性の頭痛ですが、脳出血やくも膜下出血を引き起こす悪性の性行為時頭痛の可能性もあり、しっかりと検査・診断を行う必要があります。
危険な頭痛の可能性も
頭痛のなかには以下のような重大な疾患が原因となる場合もあります。急激に起こる頭痛や痛みが激しくなる場合、激しい嘔吐やめまいを伴う頭痛の場合は、できるかぎり早急に受診してください。
- 脳出血、くも膜下出血
- 脳腫瘍
- 髄膜炎、脳炎
- 慢性硬膜下血腫
- 脳動脈解離
薬物乱用頭痛に注意
薬物乱用頭痛とは、頭痛の根本治療を行わないで頭痛薬を飲み続けていることで、逆に薬の服用が頭痛を誘発してしまうタイプの頭痛のことです。いわゆる頭痛持ちの方は、普段から頭痛薬を常備して、頭痛のたびに服用されている方も多いですが、それが頭痛のリスクを高めることがあります。頭痛が治らないという方は、個人の判断で頭痛薬を服用しつづける前に、まずは当院までご相談ください。
耳から生じるめまいと脳から生じるめまい
めまいには、メニエール病や前庭神経炎などの耳の疾患から生じるめまいのほかに、脳の疾患が原因で生じるめまいがあります。なかでも注意を要するものは、脳卒中によって生じるめまいです。脳内の障害が起きている位置によっては、軽度のめまいでも脳卒中が原因であることがあります。
また「椎骨脳底動脈循環不全」と呼ばれる、首から脳へとつながる血管(椎骨動脈と脳底動脈)の流れが悪くなることによって生じるめまいも多く見られます。動脈硬化が原因であるケースもあり、この症状を放置すると脳卒中に繋がる恐れもあります。また頸椎の変形が原因となることもあります。画像診断によって、原因をしっかりと把握して治療を進めます。
決して「めまいぐらい…」と軽く考えず、お気軽に受診してください。また、耳の疾患が原因のめまいであっても、当院で治療を行えます。
頭部外傷(随時対応)

頭をぶつけた直後話をしていたのに、気がついたらいびきをかいて意識がなかった。
こんな話聞いた事ないですか?
頭の中の出血は遅れてから起こることがあります、特にご高齢で、血管がもろく、血液サラサラの薬を内服されていると危険性が高まります。
打撲後なるべく早い段階で来院ください、頭蓋骨のひびがないか、内出血がないか迅速に診断します。(また若年者でも、打撲後頭痛がある、直後の意識がない、吐き気、もちろんですが痙攣を起こしたなどの例では精査が必要です。)
頭蓋骨骨折・急性硬膜外血腫・急性硬膜下血腫・脳挫傷・脳震盪・慢性硬膜下血腫
よくある頭部外傷の原因
- 交通事故
- 転倒
- スポーツやレクリエーション活動中の事故
- 仕事場(工場、建築現場等)での事故
- 暴力
外から見える外傷が軽度の場合でも、脳は深刻な損傷を受けていることがあります。なんらかの事故等によって頭をぶつけた場合には、できるだけ早期にご相談ください。
頭部外傷の危険性(セカンドインパクト症候群とは)
頭部外傷のなかでも、中高生の部活動に伴う脳震盪が多く見られます。この場合に非常に注意を要するのが、脳震盪を起こしたあとも競技を続けて、2度目の脳震盪を生じてしまうケースです。脳にダメージが残ったままに再度の衝撃を受けると、重篤な脳障害に繋がるリスクが非常に高まります。これを「セカンドインパクト症候群」と呼び、近年その危険性が明らかにされています。頭部に強い衝撃を受けた場合は必ず専門医の診断を受けてください。スポーツ指導者や両親なども、脳震盪を軽視せずに、受診を促すようお願い致します。
少しづつ進行する慢性硬膜下血腫
慢性硬膜下血腫は、転倒などで頭を打った際に、脳を覆う硬い膜と脳の間に血液が溜まってしまう疾患です。頭を打ったあと、すぐに症状が現れる急性の硬膜下血腫とは異なり、少しづつ血が溜まり1ヶ月以上経ってから症状に現れることもあるので注意が必要です。認知症状のほか歩行障害、尿失禁などが現れます。
閃輝暗点(せんきあんてん)

閃輝暗点とは、ふとしたときに突然視野の中にギザギザ・キラキラとした光の波ができ、次第に広がって暗くなり見えなくなるという現象です。長くても20分程度で消えていくことが多いです。
片頭痛の前兆として起こるケースが多く、閃輝暗点の症状が収まったあとに頭痛が起こります。
しかしながら、まれに脳梗塞や一過性の脳血流障害、器質的病変が原因となることもあります。また、てんかんの症状として起こるケースも知られています。
閃輝暗点の原因
脳の中枢にある血管の収縮や拡張により、後頭部にある視覚野の血流が悪化しそれが治ることで閃輝暗点が起こります。明確な原因は解明されていませんが、ストレス、睡眠不足、喫煙、コーヒーの摂取、アルコールの摂取、チョコレート・ナッツ類の食べ過ぎなどが影響して、脳の血管・縮小が起こると考えられています。
閃輝暗点の治療
閃輝暗点が起こっている時に、それを治す方法は現在ありません。原因が特定できれば、その原因を遠ざけることが重要です。
偏頭痛の前兆として生じている場合には、片頭痛に対する予防薬を内服することで、閃輝暗点も予防できることがあります。
注意を要する症状例
以下のような症状の場合は、重大な疾患が隠れている可能性がありますので、精密な検査をお受けいただくことをおすすめします。
- 閃輝暗点に頭痛を伴わない場合
- 閃輝暗点が長時間続く場合
- 中年期以降に症状が始まった場合
- 閃輝暗点が、左眼または右眼に一定している場合
物忘れ外来

認知症テストやMRIなどの画像診断により、アルツハイマー型認知症、脳血管型認知症、正常圧水頭症、加齢性の物忘れなのか鑑別を行い、適切な治療を行います。
物忘れには、年齢による「正常な物忘れ」、認知症になりやすいとされる「軽い物忘れ」や「病気による物忘れ」があります。病気による物忘れであっても、早期発見や適切な治療を行うことによって回復するものもあります。
鑑別診断
- アルツハイマー型認知症
- 脳血管型認知症
- 正常圧水頭症
- 慢性硬膜下血腫
- レビー小体型認知症
- 上記が混ざった認知症
- 年齢相応の物忘れ(問題なし)
当日これらを診断します。最近物忘れが目立つ方はぜひお気軽にご相談ください。
認知症の種類について
認知症には、その原因等によっていくつかの種類があります。患者数が多い主なものが以下の3つとなります。
- ● アルツハイマー型認知症
- アミロイドβやタウと呼ばれるたんぱく質が脳に溜まることで、引き起こされる認知症です。記憶を担っている海馬という部分から萎縮が始まり、だんだんと脳全体に萎縮が広がります。最も多い認知症のタイプです。
- ●脳血管型認知症
- 脳卒中(脳梗塞・脳内出血)などの脳の疾患がもとで発症する認知症のことです。徐々に進行することが知られる認知症ですが、脳血管型認知症の場合は急激に症状が現れます。
- ●レビー小体型認知症
- 脳内のレビー小体という神経細胞にできる特殊なたんぱく質が溜まることで起こる認知症です。一番の特徴は、発症初期から幻視が現れることです。
その他に認知症が現れる原因疾患には以下のようなものがあります。以下の2つは、原因となる疾患を治療することで認知症状も含めて回復することができます。
- ●慢性硬膜下血腫
- 慢性硬膜下血腫は、転倒などで頭を打った際に、脳を覆う硬い膜と脳の間に血液が溜まってしまう疾患です。血腫によって脳が圧迫されることで、認知症状のほか歩行障害、尿失禁などが現れます。
- ●正常圧水頭症
- 正常圧水頭症は、脳を保護している脳脊髄液が脳内に溜まりすぎてしまう疾患です。脳脊髄液によって脳が圧迫されることで、認知症状のほか歩行障害、尿失禁などが現れます。
認知症の主な症状について
認知症の中核的な症状には以下のようなものがあります。
- さっき聞いたことが思い出せない
- 覚えていたはずの記憶が失われる
- 時間、季節、場所などの感覚が分からなくなる
- 道順などが分からなくなる
- 考えるスピードが遅くなる
- いつもと違うことで混乱しやすくなる
- 前もって計画をたてることができない
- 家電や自販機などが使いこなせない
また上記のような認知機能に関する症状に随伴して、攻撃的行動・徘徊・拒絶・不潔行為・異食・抑うつ・人格変化・幻覚・妄想・睡眠障害などが引き起こされることもあります。これらの症状は認知症の「周辺症状」または「BPSD(行動・心理症状)」と呼ばれます。
軽度認知障害(MCI)とは
近年、認知症の予防において、健常者と認知症の中間にあたる「軽度認知障害(MCI)」に注目が集まっています。いわゆる認知症の予備軍と呼ばれる方々のことです。軽度認知障害のまま放っておくと、将来、認知症になるリスクが高まります。軽度認知障害は日常生活や社会活動に影響しないため見落とされがちですが、この段階で手を打つことが認知症予防には非常に重要です。気になる症状があれば、少しでも早めに物忘れ外来を受診ください。
ご家族・周囲の方へ
認知症は、症状のあるご本人が積極的にクリニックに受診をされたがらないケースも多くあります。またご本人が症状を認識される前に、周囲のご家族がその異変に気づかれるケースも一般的です。当然ながら「自分は認知症かもしれない」という不安は大きなものです。そのような場合には無闇に不安を煽らないように「物忘れは年相応に誰にでも出る症状だから、まずは気軽に相談してみたら?」と、受診を促すようにしてください。実際に、問題のない物忘れの場合もあります。
てんかん

てんかんはデジタル脳波計にて診断し、必要ならば薬物治療を行います。
脳波検査は金曜日午後診以外の診察時間に実施可能です。
脳波検査は、頭皮や耳たぶに多数の電極を付けて脳神経活動で生じる微弱な電波を記録していくものです。てんかん特有の異常な波形パターンがいくつかありますが、1回の検査で診断を確定できないことも多く、3~4回検査を行うとてんかん患者の約9割で脳波異常が確認できると言われています。発作を起こしていない時でも、頻度は低いながら脳波異常が認められることがほとんどです。
てんかんとは?
てんかんは、突発的なてんかん発作(意識障害やけいれんなどの症状)を繰り返し起こす疾患です。大脳皮質にある神経細胞の、興奮と抑制のバランスが崩れることで発作が起こります。発病する年齢は3歳以下の小児が最も多く、成人になると減ってきますが、近年では高齢者になって発症するてんかんが増加しています。
脳の病気のなかでも患者様の数が多いもののひとつですが、その中の約8割の患者様では、薬の治療だけで発作をおおよそ止めることができます。残りの2割の患者様は「難治性てんかん」と呼ばれ、この場合は手術治療により発作が消失することがあります。
てんかんと自動車の運転
以前は「てんかん」という診断がついていると、一律に運転免許の取得ができませんでした。しかし、2002年6月の道路交通法改正により、てんかんが自動車等の安全な運転に支障があるかどうかは個別に判断されることになりました。てんかんのある人が運転免許を取得するためには、「運転に支障するおそれのある発作が2年間ないこと」 が条件となっています。てんかんのご相談は京都市のしみず脳神経外科クリニックへ!Web予約はこちら
パーキンソン病

パーキンソン病は、脳に原因がある病気の一種ですが、MRI検査や脳波検査では異常が見られません。また、正常圧水頭症など似たような症状を呈する別の病気がいくつかあるため、専門医がしっかりと鑑別診断する必要があります。
治療が困難なイメージのあるパーキンソン病ですが、近年では治療薬を適切に内服することにより、症状改善、進行抑制をすることが可能となっています。
パーキンソン病とは(主な症状)
パーキンソン病は脳内にあるドーパミンという神経伝達物質が不足して起こることが判っています。高齢者の方に多く見られる病気です。何年もかけてゆっくりと進行する病気ですので、早期発見が重要です。主に以下のような症状が現れます。
- 手足がふるえる(振戦)
- 動きが遅くなる(無動)
- 筋肉が硬くなる(固縮)
- 体のバランスが悪くなる=転びやすくなる(姿勢反射障害)
三叉神経痛・顔面痙攣外来

三叉神経痛は顔面が激しく痛む疾患、顔面痙攣は顔が意図せずにピクピクと動いてしまう疾患です。これらの疾患は、同じような原因で引き起こされることがわかってきており、脳神経外科での治療・手術で効果が期待できます。
薬剤治療や神経ブロック治療のほか、当院では顔面痙攣、脳卒中後の痙縮に対してボトックス治療を行っています。
なお、止む無く手術が必要と判断された場合、京都大学医学部附属病院 脳神経外科をご紹介いたします。
三叉神経痛・顔面痙攣の原因と診断
脳内から顔面に向かって伸びる顔面神経・三叉神経が、途中で血管によって圧迫されて症状が引き起こされます。MRI等の画像診断により検査が行えます。ただし、腫瘍や変性疾患などが原因で生じることもあり、似た症状を呈する別の疾患もあるので、診断には熟練した医師の判断が必要です。
ボトックス治療とは
痙攣している顔面の筋肉に、痙攣を抑える作用を持つボツリヌス毒素を注射します。効果は永続的に続くわけではなく、3~4ヶ月で効果が徐々に減退します。再度、症状がでてきた際に再投与を行います。
神経血管減圧術とは
耳の後ろあたりから頭骨に小さな開頭を行って、顔面神経や三叉神経を圧迫している血管などをよけて圧迫を解除する手術です。手術により、ほとんどの場合は症状がなくなります。開頭手術となるため、綿密な経過観察をはじめ、十分な検討を行ったうえで手術へと進めます。
むずむず脚症候群

むずむず脚症候群は、その原因として脳内の神経伝達物質のひとつであるドーパミンの機能低下が考えられます。また、鉄分の不足による代謝異常も原因のひとつとして考えられます。
軽度の症状の場合は、カフェイン・アルコール等の摂取を控えることや、下肢のマッサージなどの生活指導により症状が軽くなることもあります。症状が重い場合には、脳神経に作用するお薬による治療を行うことで、効果が期待できるようになっています。
むずむず脚症候群とは?
主に入眠時などに、脚が「むずむずする」「ほてる」「チクチクする」といった不快感や異常感覚がおこったり、「脚が動かしたい」という強い欲求が現れる病態をそう呼びます。症状が強くなると睡眠障害を引き起こし、生活に支障が出るケースもあります。妊娠や鉄欠乏性貧血、腎機能障害などで起こりやすいこともわかっています。
疼痛外来(肩こり、腰痛外来)
三叉神経痛、後頭神経痛、慢性頭痛、変形頚椎症、腰椎椎間板ヘルニア、坐骨神経痛などを診断後、星状神経節ブロック、神経根ブロック、トリガーポイントブロック、硬膜外ブロックを施行いたします。
注射が苦手な方は同等の効果を有する、赤外線治療器にて無痛治療を行います。
神経ブロック治療とは?
神経ブロック治療とは、痛みを生じている神経の近くに局所麻酔薬を注射し、神経の興奮を抑え、血流の改善を反復する事で、永続的な回復を図る治療法です。麻酔薬が神経に作用し、痛みの伝わる経路をブロックすることで、痛みを取り除く効果が期待できます。
赤外線治療器とは?
赤外線治療器とは、光の中でも最も生体の深部に到達しやすい波長帯の近赤外線を患部に照射できる治療機器です。痛みもなく、心地よい温感のある光治療器によって体の痛みの軽減を図ることが可能です。
坐骨神経痛
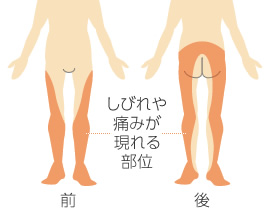
MRI検査を行い、ヘルニアや脊柱管狭窄症等の原因となる疾患を明らかにします。MRI検査はレントゲン検査よりも鮮明な画像が撮影できるほか、筋肉や血管の状態も確認できるため診断には大きなメリットとなります。そのうえで神経ブロック治療や、薬物治療、腰椎・頚椎牽引装置による治療を行います。
坐骨神経痛とは?
坐骨神経が圧迫されることによって生じる神経痛を総称して坐骨神経痛と言います。坐骨神経は腰から脚の裏側を通って足裏まで達する、人体のなかでも最も大きな神経です。症状としては腰・臀部~下肢に痺れや痛みを発症します。
脊椎外科
レントゲン、MRIにて頚椎症、腰椎ヘルニア、腰部脊柱管狭窄症、坐骨神経痛、脊髄腫瘍などの診断が可能です。症状に応じて投薬治療
、ブロック注射、牽引リハビリをおこない症状の緩和に努めます。
これらの治療も無効で、やむなく手術が必要と判断された場合、脊椎専門施設(2~3病院から選択)を御紹介いたします。
脊椎外科とは(対象となる症状)
脊椎外科はその名の通り脊椎(背骨)の疾患を中心とした診療を行います。単に背中に出る症状だけではなく、背骨の異常によって、首の痛みや腰痛、手足の痛みやしびれ、歩行障害などを生ずることもあります。そのような症状の原因が背骨であることが多くあります。これらの症状が気になる方は、ぜひお気軽にご来院ください。
禁煙外来
脳卒中予防のため禁煙外来を行っております。2006年4月から禁煙治療が保険適用されました。医師の専門的なカウンセリングを受けていただきながら禁煙治療を行います。呼気の一酸化炭素濃度(CO)を測定することで喫煙レベルを数値結果として記録でき、禁煙の具体的効果を実感して頂きながら治療を進めます。
喫煙は脳梗塞、くも膜下出血の危険因子であり、喫煙者には禁煙が強く勧められる(グレードA)
喫煙と脳卒中のリスクについて
タバコの煙に含まれるニコチンは、中枢神経に働きかけて血管収縮・血圧上昇・心拍数増加をもたらします。同じくタバコの煙に含まれる一酸化炭素は、血液中の酸素の運搬を妨げます。こうして血管が詰まりやすくなり、動脈硬化が促進されて、脳卒中の原因となります。大規模な研究調査により、喫煙者は非喫煙者に比べて脳卒中を発症するリスクが高くなるという事が証明されています。
診察の流れ
問診、血圧測定、眼底検査
神経学的所見をチェック
-
MRI・ MRAにて脳内の状態を把握します。
必要であれば投薬治療を行います。
-
定期的な経過観察のみで良い方は、半年ないし1年後受診をお伝えします。
-
主治医の先生からの御紹介の場合、CDロムと結果報告書を即日お渡し治療方針を相談いたします。
MRIの費用に関するお問い合わせは京都市のしみず脳神経外科クリニックへ
「頭痛」「しびれ」「ふらつき」「めまい」「もの忘れ」などの症状が気になる場合は、京都市のしみず脳神経外科クリニックまでお越しください。しみず脳神経外科クリニックでは、MRI設備を完備しており、必要に応じて脳疾患リスクの検査が可能です。MRIは放射線を使わないため、PET検査などと比較しても安心して受けることができます。
医師の診察後、検査の必要があると判断した場合の費用は、3割負担や1割負担ですので、費用面の負担も少ないです。また、MRI・MRA検査や血液検査が受けられる脳ドックも行っておりますので、病気の早期発見にお役立てください。
脳疾患の早期発見!京都でMRI検査や脳ドックの費用のご相談なら
京都市の「しみず脳神経外科クリニック」
| クリニック名 | しみず脳神経外科クリニック |
|---|---|
| 住所 | 〒604-8412 京都府京都市中京区西ノ京南聖町13 1F |
| 診療時間 |
|
| 休診日 | 木曜午後、土曜午後、日祝日 |
| TEL | 075-406-0692 |
| URL | https://shimizu-brain.com/ |







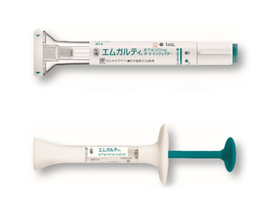 CGRP関連抗体薬と言われる新しい片頭痛の予防薬「エムガルティ」「アイモビーグ」「アジョビ」の処方が可能です。
CGRP関連抗体薬と言われる新しい片頭痛の予防薬「エムガルティ」「アイモビーグ」「アジョビ」の処方が可能です。